Jedná se o zánětlivá onemocnění centrálního nervového systému (dále jen „CNS“), způsobená infekčním agens. Zánět může postihnout různé struktury a úrovně nervové soustavy – mozek (encefalitis), mozkové pleny (meningitis), míchu (myelitis), míšní kořeny (radikulitis) nebo periferní nervovou tkáň (neuritis).
Infekce CNS je možné klasifikovat jednak podle rozsahu zánětu na rozptýlené (difuzní) nebo ložiskové. Dále podle průběhu zánětu na akutní a chronické, a také podle původce (patogenního agens) na bakteriální, virové, mykotické a parazitární.
Původci způsobují dva typy zánětu – hnisavou (purulentní) meningitidu, jejímiž původci jsou bakterie, nebo nehnisavou (aseptickou) meningitidu nebo meningoencefalitidu, kterou vyvolávají převážně viry.
Průběh onemocnění závisí na původci, na věku pacienta, přítomnosti eventuálního imunodeficitu a dalších onemocnění.
HNISAVÉ NEUROINFEKCE
Původce:
Nejčastějšími původci purulentních meningitid jsou Neisseria meningitidis (převážně sérotypy B a C), Streptoccocus pneumoniae a Haemophilus influenzae b. Bakteriální meningitidy dále dělíme na primární, které vznikají přestupem infekčního agens z dýchacích cest krevní cestou na pleny mozkové, sekundární meningitis vzniká v průběhu jiného onemocnění (např. při zánětu středouší, zápalu plic) nebo po operaci či po úrazu. Většinou se jedná o sporadická onemocnění, pouze meningokoky mohou způsobit malé epidemické výskyty především při úzkém kontaktu osob (předškolní a školní zařízení, diskotéky a jiné hromadné akce).
Zdroj:
Zdrojem onemocnění je člověk.
Přenos:
Nákaza se šíří přímo kapénkovou infekcí, kdy místem vstupu je nejčastěji nosohltan, nebo jde o sekundární onemocnění při zánětu středouší, zápalu plic nebo při úrazu hlavy. Možný je i přenos infekce během porodu z porodních cest na novorozence.
Projevy:
Onemocnění mívá často těžký průběh, začíná náhle bolestmi hlavy, zvracením, horečkou. Objevuje se tuhnutí šíje, další meningeální příznaky, poruchy vědomí až bezvědomí, u meningokokové infekce krvácivé kožní projevy.
Inkubační doba:
Inkubační doba je krátká, nejčastěji 2-3 dny.
Diagnóza a léčba:
Diagnóza se stanovuje se podle klinického obrazu, biochemického a kultivačního nebo mikroskopického vyšetření mozkomíšního moku a krve. Nemocný se izoluje na infekčním oddělení, podle závažnosti zdravotního stavu na jednotce intenzivní péče.
Léčba zahrnuje antibiotickou terapii, protiedémovou léčbu a symptomatickou léčbu. Prožité onemocnění může mít přechodné i trvalé následky např. poruchy spánku a paměti, potíže s učením a koncentrací, poruchy sluchu, obrny mozkových nervů apod.
Prevence:
Mezi preventivní epidemiologická opatření patří pravidelné očkování proti nákazám vyvolaným Haemophilus influenzae b, dále očkování proti nákazám vyvolaným Streptoccocus pneumoniae a proti nákazám způsobeným Neisserií meningitidis, sérotypy A, B, C, Y, W-135, viz https://www.nzip.cz/kategorie/2-ockovani – odkaz Očkování (vakcinace) dětí i dospělých.
Represivní epidemiologická opatření zahrnují izolaci nemocného na infekčním oddělení, odběr biologického materiálu na laboratorní průkaz původce, u vybraných onemocnění lékařský dohled u kontaktů s preventivním podáním antibiotik.
Graf č. 1: Nemocnost bakteriální meningitidy v České republice a Středočeském kraji v období 2020-2024
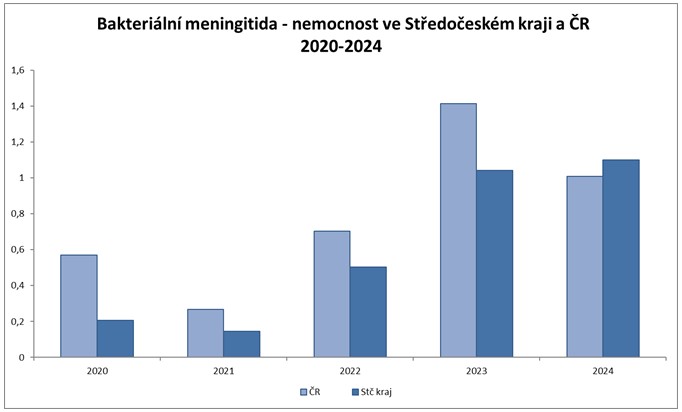
Nemocnost bakteriální meningitidou se v roce 2024 oproti předchozím rokům v ČR snížila, v ČR bylo hlášeno 110 případů onemocnění (nemocnost 1,0 případu/100 000 obyvatel) a ve Středočeském kraji zůstala přibližně na úrovni roku 2023, hlášeno bylo 16 případů (nemocnost 1,1 případu/100 000 obyvatel). Zvýšil se zejména počet onemocnění vyvolaných bakterií Streptoccocus pneumoniae.
Graf č. 2: Nemocnost meningokokové meningitidy v České republice a Středočeském kraji v období 2020-2024
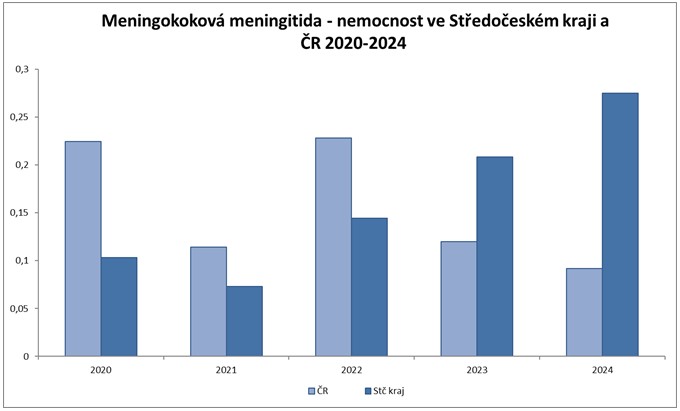
V letech 2020 a 2021 došlo z důvodu zavedených opatření proti šíření covidu i ke snížení počtu onemocnění invazivním meningokokem. Od roku 2022 nemocnost v ČR klesá, ve Středočeském kraji naopak stoupá. V ČR bylo v roce 2024 bylo hlášeno 10 případů onemocnění invazivním meningokokem (nemocnost 0,1 případů/100 000 obyvatel) a ve Středočeském kraji 4 případy (nemocnost 0,3 případů/100 000 obyvatel).
NEHNISAVÉ NEUROINFEKCE
Původce:
Nejčastějšími původci nehnisavých neboli aseptických neuroinfekcí jsou enteroviry u dětí a virus klíšťového zánětu mozku u dospělých, dál to mohou být viry respirační, herpetické a také virus příušnic, spalniček, zarděnek a další. Téměř u poloviny případů se etiologie nákazy nepodaří určit. U aseptických neuroinfekcí dochází často k zánětu mozku i mozkových plen současně, takže se jedná o meningoencefalitidy. Tento článek nepojednává o problematice klíšťového zánětu mozku.
Onemocnění se může vyskytovat ve sporadické i epidemické formě. Původcem epidemických výskytů jsou enteroviry, u kterých lze sledovat i sezónní výskyt s maximem na konci léta a začátkem podzimu.
Zdroj:
Zdrojem onemocnění je většinou člověk.
Přenos:
Nejčastěji se nákaza šíří vzdušnou cestou, k přenosu enterovirových zánětů CNS dochází také fekálně-orální cestou kontaminovanýma rukama, předměty, vodou a potravinami.
Projevy:
Onemocnění mívá lehčí průběh než hnisavý zánět mozku, těžší průběh bývá u starších osob. Začíná spíše pozvolna, objeví se chřipkové příznaky, bolesti kloubů, svalů, zvýšená teplota, bolesti hlavy, zvracení, později zvýšená dráždivost, porucha stability, třesy obličejových svalů a končetin, závratě. Po onemocnění může až u 10 % pacientů přetrvávat únava, porucha koncentrace, spánku, snížená výkonnost apod.
Inkubační doba:
Pohybuje se od několika dnů až po 3 týdny, záleží na původci onemocnění.
Diagnostika a léčba:
Diagnóza se opírá o klinický průběh onemocnění, sérologické vyšetření krve, biochemické a sérologické vyšetření mozkomíšního moku. Léčba je symptomatická, zaměřená na otok mozku, zvracení, podávají se antipyretika, analgetika. Důležitý je klidový režim na lůžku.
Prevence:
Mezi preventivní opatření patří pravidelné očkování proti dětským nemocem (spalničky, zarděnky, příušnice), u kterých se může meningitida vyskytnout jako komplikace. Proti ostatním virovým agens nejsou zatím vakcíny k dispozici. Dále je důležitý zdravý životní styl a dodržování zásad osobní hygieny.
Mezi represivní opatření patří izolace nemocného na infekčním oddělení a odběr biologického materiálu na laboratorní průkaz původce onemocnění.
Graf č. 3: Nemocnost virové meningitidy a encefalitidy v České republice a Středočeském kraji v období 2020-2024 (mimo klíšťové encefalitidy)
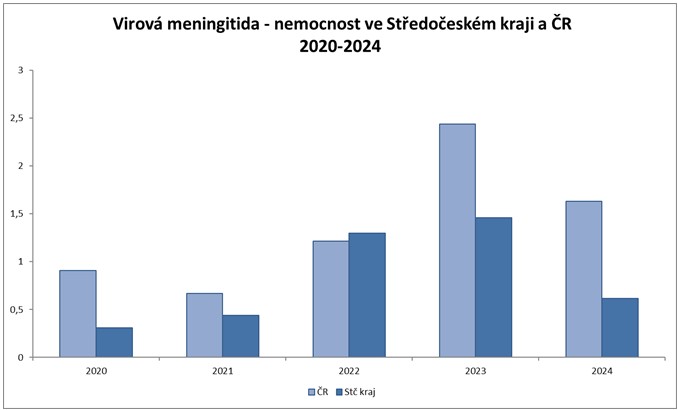
Oproti předchozímu roku se nemocnost virovou meningitidou snížila, v ČR bylo zaznamenáno 178 případů onemocnění (nemocnost 1,6 případů/100 000 obyvatel) a ve Středočeském kraji 9 případů (nemocnost 0,6 případů/100 000 obyvatel).
Použité zdroje:
- Informační systém infekčních nemocí (ISIN)
- Národní zdravotnický informační portál (NZIP) - https://www.nzip.cz/kategorie/2-ockovani
- Roháčová H. Hnisavé a nehnisavé záněty centrální nervové soustavy. Neurologie pro praxi 3/2006
- Komárek L., Provazník K. et.al. Manuál prevence v lékařské praxi. Vydal SZÚ v Praze 1996
- Smíšková D., Marešová V. Serózní neuroinfekce
Zpracovala: Mgr. Jindra Taterová, vedoucí oddělení protiepidemického pro okresy Benešov a Příbram
Zpracováno dne: 06.02.2025